Эффективность атозибана в лечении угрозы преждевременных родов
О. Ф. Серова1, 2, Л. В. Седая1, 2, И. В. Чернигова1, А. В. Бардачова1, Н. В. Шутикова1, 2
1 Московский областной перинатальный центр, г. Балашиха
2 Федеральный медицинский биофизический центр имени А. И. Бурназяна, г. Москва
Цель исследования: сравнительная оценка эффективности и безопасности применения атозибана и гексопреналина при лечении угрозы преждевременных родов в сроке гестации 24–33 недели.
Дизайн: проспективное сравнительное контролируемое исследование.
Материалы и методы. В исследование были включены 76 беременных старше 18 лет: 38 женщин, у которых для токолиза применяли атозибан, и 38 беременных, получавших в качестве токолитика гексопреналин. Для оценки эффективности сравниваемых препаратов брали периоды «48 часов» и «7 суток». Безопасность лечения определяли по частоте побочных эффектов, возникавших при проведении токолиза.
Результаты. В сроках 24–27 недель гестации при применении атозибана частота достижения токолитического эффекта в течение 48 часов и 7 суток была в 1,6 раза выше, чем при использовании гексопреналина. В сроках 28–33 недели гестации 48-часовой токолитический эффект атозибана наблюдался в 1,8 раза чаще, а в течение 7 суток — в 2,1 раза чаще. Вместе с тем показано, что в сравнении с гексопреналином атозибан имеет лучший профиль безопасности.
Заключение. Атозибан является более действенным средством токолитической терапии, чем гексопреналин, и может эффективно подавлять сократительную деятельность матки у пациенток старше 18 лет при сроках беременности от 24 до 33 недель.
Ключевые слова: атозибан, гексопреналин, токолиз, преждевременные роды.
Efficacy of Atosiban in Managing Preterm-Labor Risk
O. F. Serova 1, 2 , L. V. Sedaya 1, 2 , I. V. Chernigova 1 , A. V. Bardachova 1 , N. V. Shutikova 1, 2
1 Moscow Regional Perinatal Center, Balashikha
2 A. I. Burnazyan Federal Medical Biophysical Center, Moscow
Study Objective: To compare the efficacy and safety of atobasin and hexoprenaline in managing preterm-labor risk during weeks 24–33 of gestation.
Study Design: This was a prospective, comparative, controlled study.
Materials and Methods: The study included 76 pregnant women older than 18. Thirtyeight of them were given atobasin to slow labor, and 38 women received hexoprenaline as a tocolytic drug. The efficacy of these therapies was assessed over 48-hour and 7-day periods. Treatment safety was assessed by studying the rates of side effects occurring during tocolytic treatment.
Study Results: With the administration of atobasin during weeks 24-27 of gestation, the rate that labor slowed within 48 hours and within
7 days was 1.6-fold higher compared to that seen with hexoprenaline. During weeks 28-33 of gestation, the efficacy of atobasin as a tocolytic agent was 1.8-fold higher over a 48-hour period and 2.1-fold higher over a 7-day period. The study also showed that atobasin had a better safety profile than hexoprenaline.
Conclusion: Atobasin is a more effective tocolytic agent than hexoprenaline. During weeks 24–33 of gestation, it can effectively suppress contractions in patients older than 18.
Keywords: atobasin, hexoprenaline, labor suppression, preterm labor.
В настоящее время не вызывают сомнений приоритетность и значимость для акушерства проблем, связанных с преждевременными родами [2]. Несмотря на многочисленные исследования, направленные на повышение эффективности лечения угрозы преждевременных родов, их частота в различных странах колеблется в пределах 5–15% [2, 6]. В России этот показатель составляетв среднем 7%, причем 1–2% преждевременных родов происходят в срок до 28 недель [3].
По данным литературы, на долю недоношенных детей приходятся 60–70% случаев ранней неонатальной смерти и 50% неврологических нарушений, а заболеваемость средине доношенных детей в 3,4 раза выше, чем среди доношенных [4]. В течение двух лет после выписки из отделения патологии новорожденных 2–5% детей умирают от причин, связанных с недоношенностью. Мертворождение при преждевременных родах наблюдается в 8–13 раз чаще, чем при срочных родах [2, 8]. Все это диктует необходимость своевременной диагностики преждевременных родов и поиска оптимальных способов лечения [2].
По рекомендации ВОЗ, преждевременные роды подразделяют по срокам гестации на очень ранние (22–27 недель), ранние (28–33 недели) и собственно преждевременные роды (34–37 недель). Такое разделение обусловлено тем,что их этиология, особенности ведения и исходы на данных этапах беременности различны. Так, в сроке 22–27 недель основными причинами преждевременных родов являются инфекция и истмикоцервикальная недостаточность, а в сроке 28–33 недель — внутриутробная инфекция, экстрагенитальные заболевания матери, стресс [2, 3, 5].
В настоящее время для предупреждения преждевременных родов чаще всего используют препараты, подавляющие сократительную деятельность матки, — β 2 адреномиметики.Они применяются в виде монотерапии или в комбинациис препаратами прогестерона. Однако из-за неспецифичности действия их прием нередко приводит к развитию побочных эффектов у беременной женщины: тахикардии, тремора,тошноты, головной боли, боли в груди, гипергликемии, гипокалиемии. Нежелательные эффекты у плода не описаны [2].
Особого внимания заслуживают исследования, посвященные использованию при лечении угрозы преждевременных родов нового препарата атозибан — селективного антагониста рецепторов окситоцина. Он обладает специфической тропностью к рецепторам миометрия и уменьшает частоту его сокращений без неблагоприятного влияния на сердечнососудистую, дыхательную и нервную системы [7].
Цель исследования: сравнительная оценка эффективности и безопасности атозибана и β-адреномиметика гексопреналина при лечении угрозы преждевременных родов в сроке гестации 24–33 недели.
В исследовании приняли участие 76 пациенток, которых стратифицировали на две сопоставимые группы: I группа —38 беременных женщин, у которых для токолиза использовали атозибан; II группа — 38 беременных, которые в качестве токолитика получали гексопреналин.
Исследуемые лекарственные препараты прошли клинические испытания и разрешены к применению у беременных для лечения угрозы преждевременных родов на территории Российской Федерации [1].
Критерии включения в исследование: срок гестации24–33 недели, возраст старше 18 лет, добровольное согласиена проведение токолитической терапии. Ни одна женщина не была исключена из исследования.Возраст участниц — от 22 до 45 лет.
Возраст участниц — от 22 до 45 лет. Медианы среднеговозраста пациенток выделенных групп не имели статистически значимых различий: в I группе — 32,5 года, во II группе — 33,1 года (р > 0,05).
Массоростовые показатели пациенток двух групп также существенно не различались: медиана ИМТ в I группе составила 24,8 кг/м 2 , во второй — 24,5 кг/м 2 (р > 0,05).
Табакокурение (фактор риска преждевременных родов)было отмечено у 17,9% женщин I группы и у 16,6% II группы(р > 0,05).
Экстрагенитальные заболевания отмечены у 41,6% участниц I группы и у 39,8% во II группе (р > 0,05). Среди них наиболее часто встречались болезни мочевыделительной системы (45,2% и 43,2% соответственно), органов дыхания (32,7%и 33,0% соответственно) и системы кровообращения (10,8%и 12,0% соответственно).
В структуре гинекологических заболеваний у пациенток обеих групп первое место занимали хронические воспалительные заболевания органов малого таза (56,0% и 59,5%соответственно, р > 0,05). Инфекция половых путей сопровождала беременность у 72,3% участниц I группы и 68,1%II группы (р > 0,05). Основные возбудители: Candida albicans(51,0% и 52,4% соответственно), Ureaplasma urealyticum(43,3% и 44,6% соответственно), Gardnerella vaginalis (40,0%и 38,9% соответственно), Chlamydia trachomatis (30,0%и 32,6% соответственно). Следует отметить, что у большинства пациенток обеих групп в анамнезе были репродуктивные потери (52,2% и 49,9% соответственно, р > 0,05), чтоследует рассматривать как значимый фактор угрозы преждевременных родов [2, 5].Диагноз угрозы прежд родов [2, 5].
Диагноз угрозы преждевременных родов ставили на основании наличия регулярных сокращений матки продолжительностью не менее 20–30 секунд и частотой не менее четырех раз в течение 30 минут, а также структурных изменений шейки матки (длина шейки матки менее 25 мм поданным УЗИ) [3].
Решение о проведении токолитической терапии принимал консилиум врачей акушеров-гинекологов и неонатологов с учетом согласия самой пациентки.
Эффективность токолитической терапии оценивали по динамике маточных сокращений и состояния шейкиматки.
Токолиз атозибаном в соответствии с инструкцией проводили в три последовательных этапа [3, 5]:
Безопасность препаратов определяли по частотепобочных эффектов, возникавших при проведении токолиза.
Статистическую обработку данных проводили на персональном компьютере с применением стандартных пакетов программ статистического анализа SPSS 17.0. Применяли методы описательной и аналитической статистики: вычисляли средние и относительные значения числовых показателей, стандартную ошибку, критерий Стьюдента, критерий Колмогорова — Смирнова, отношение шансов. Различия считали достоверными при p < 0,05.
Полученные результаты свидетельствуют, что по токолитическому эффекту атозибан превосходит гексопреналин (отношение шансов — 16,1; 95%-й ДИ = 15,7–16,5). Согласно данным литературы, атозибан может оказывать противотревожное действие. Он ингибирует синтез иммуносупрессорных цитотоксинов, что опосредованно способствует уменьшению маточных сокращений [5].
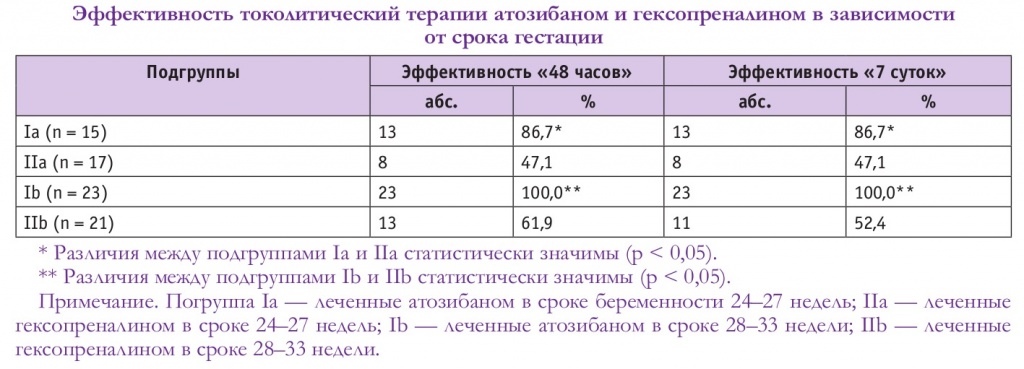
Нами проведен анализ токолитического эффекта атозибана и гексопреналина в зависимости от срока гестации: в 24–27 недель и 28–33 недели. Для этого пациентки обеих групп были стратифицированы на подгруппы Ia, IIa и Ib, IIb соответственно.
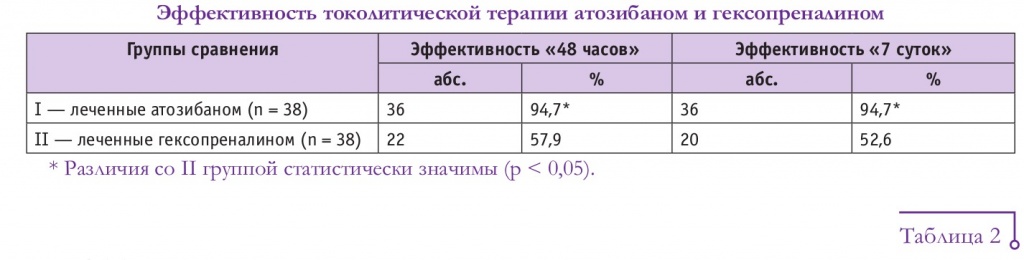
Как видно из данных, представленных в таблице 2, в сроках 24–27 недель гестации частота достижения токолитического эффекта в течение 48 часов и через 7 суток в группе женщин, леченных атозибаном, в 1,8 раза превышала таковую в группе леченных гексопреналином.
В сроках гестации 28–33 недели 48-часовой токолитический эффект при использовании атозибана наблюдали в 1,6 раза чаще, чем при применении гексопреналина, эффект в течение 7 суток — в 1,9 раза чаще.
В целом эффективность терапии в сроке 28–33 недели гестации была выше, чем в 24–27 недель (эффективность «48 часов»: 100,0% и 86,7% соответственно при токолизе атозибаном и 61,9% и 47,1% соответственно при токолизе гексопреналином; эффективность «7 суток»: те же значения при применении атозибана и 52,4% и 47,1% соответственно при использовании гексопреналина), что, возможно, обусловлено разными причинами преждевременных родов в этих сроках.
Согласно полученным данным, атозибан имеет лучший профиль безопасности, чем гексопреналин (рис. 1). Минимальные нежелательные эффекты атозибана позволяют применять его у пациенток с различными экстрагенитальными заболеваниями.
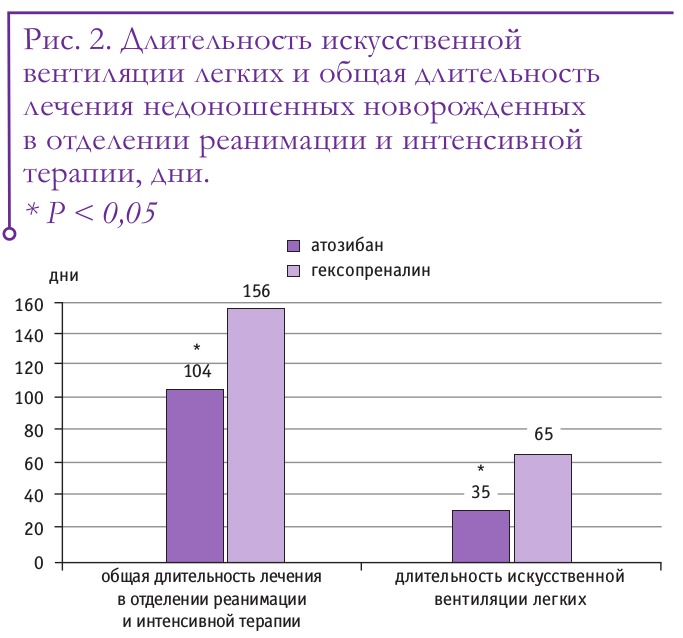
Следует отметить, что токолиз атозибаном позволил снизить продолжительность ИВЛ у недоношенных новорожденных, находившихся в отделении реанимации и интенсивной терапии. Во II группе продолжительность ИВЛ у новорожденных составила 41,7% от общей длительности лечения, а в I группе — 33,6%, что способствовало улучшению перинатальных исходов. Данные представлены на рисунке 2. Таким образом, результаты проведенного исследования свидетельствуют, что применение препарата атозибан в качестве токолитика позволяет максимально пролонгировать беременность, снизить частоту нежелательных эффектов, сократить сроки лечения недоношенных новорожденных в отделении реанимации и интенсивной терапии.
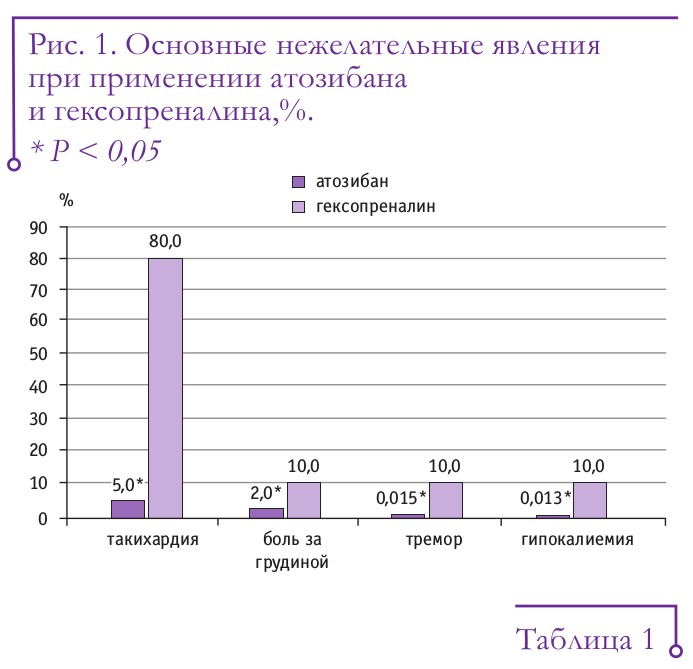
Его применение фактически не сопровождается нежелательными эффектами со стороны матери, такими как тахикардия, тремор, тошнота, головная боль, боль в груди, гипергликемия, гипокалиемия, что расширяет возможности использования атозибана у беременных с экстрагенитальными заболеваниями.
Применение зарегистрированного в России современного токолитического препарата атозибан у пациенток с угрозой преждевременных родов позволяет завершить профилактику респираторного дистресс-синдрома плода и способствует улучшению перинатальных исходов.
По данным литературы, на долю недоношенных детей приходятся 60–70% случаев ранней неонатальной смерти и 50% неврологических нарушений, а заболеваемость средине доношенных детей в 3,4 раза выше, чем среди доношенных [4]. В течение двух лет после выписки из отделения патологии новорожденных 2–5% детей умирают от причин, связанных с недоношенностью. Мертворождение при преждевременных родах наблюдается в 8–13 раз чаще, чем при срочных родах [2, 8]. Все это диктует необходимость своевременной диагностики преждевременных родов и поиска оптимальных способов лечения [2].
По рекомендации ВОЗ, преждевременные роды подразделяют по срокам гестации на очень ранние (22–27 недель), ранние (28–33 недели) и собственно преждевременные роды (34–37 недель). Такое разделение обусловлено тем,что их этиология, особенности ведения и исходы на данных этапах беременности различны. Так, в сроке 22–27 недель основными причинами преждевременных родов являются инфекция и истмикоцервикальная недостаточность, а в сроке 28–33 недель — внутриутробная инфекция, экстрагенитальные заболевания матери, стресс [2, 3, 5].
В настоящее время для предупреждения преждевременных родов чаще всего используют препараты, подавляющие сократительную деятельность матки, — β 2 адреномиметики.Они применяются в виде монотерапии или в комбинациис препаратами прогестерона. Однако из-за неспецифичности действия их прием нередко приводит к развитию побочных эффектов у беременной женщины: тахикардии, тремора,тошноты, головной боли, боли в груди, гипергликемии, гипокалиемии. Нежелательные эффекты у плода не описаны [2].
Особого внимания заслуживают исследования, посвященные использованию при лечении угрозы преждевременных родов нового препарата атозибан — селективного антагониста рецепторов окситоцина. Он обладает специфической тропностью к рецепторам миометрия и уменьшает частоту его сокращений без неблагоприятного влияния на сердечнососудистую, дыхательную и нервную системы [7].
Цель исследования: сравнительная оценка эффективности и безопасности атозибана и β-адреномиметика гексопреналина при лечении угрозы преждевременных родов в сроке гестации 24–33 недели.
Материалы и методы
Проспективное сравнительное контролируемое исследование проводили в 2014 г. в ГБУЗ МО «Московский областной перинатальный центр». Из зарегистрированных за исследуемый период 6422 родов 541 (8,4%) были преждевременными, в том числе в 62 случаях в сроке беременности менее 28 недель, что составило 11,5% от всех преждевременных родов и 0,9% от общего количества родов.В исследовании приняли участие 76 пациенток, которых стратифицировали на две сопоставимые группы: I группа —38 беременных женщин, у которых для токолиза использовали атозибан; II группа — 38 беременных, которые в качестве токолитика получали гексопреналин.
Исследуемые лекарственные препараты прошли клинические испытания и разрешены к применению у беременных для лечения угрозы преждевременных родов на территории Российской Федерации [1].
Критерии включения в исследование: срок гестации24–33 недели, возраст старше 18 лет, добровольное согласиена проведение токолитической терапии. Ни одна женщина не была исключена из исследования.Возраст участниц — от 22 до 45 лет.
Возраст участниц — от 22 до 45 лет. Медианы среднеговозраста пациенток выделенных групп не имели статистически значимых различий: в I группе — 32,5 года, во II группе — 33,1 года (р > 0,05).
Массоростовые показатели пациенток двух групп также существенно не различались: медиана ИМТ в I группе составила 24,8 кг/м 2 , во второй — 24,5 кг/м 2 (р > 0,05).
Табакокурение (фактор риска преждевременных родов)было отмечено у 17,9% женщин I группы и у 16,6% II группы(р > 0,05).
Экстрагенитальные заболевания отмечены у 41,6% участниц I группы и у 39,8% во II группе (р > 0,05). Среди них наиболее часто встречались болезни мочевыделительной системы (45,2% и 43,2% соответственно), органов дыхания (32,7%и 33,0% соответственно) и системы кровообращения (10,8%и 12,0% соответственно).
В структуре гинекологических заболеваний у пациенток обеих групп первое место занимали хронические воспалительные заболевания органов малого таза (56,0% и 59,5%соответственно, р > 0,05). Инфекция половых путей сопровождала беременность у 72,3% участниц I группы и 68,1%II группы (р > 0,05). Основные возбудители: Candida albicans(51,0% и 52,4% соответственно), Ureaplasma urealyticum(43,3% и 44,6% соответственно), Gardnerella vaginalis (40,0%и 38,9% соответственно), Chlamydia trachomatis (30,0%и 32,6% соответственно). Следует отметить, что у большинства пациенток обеих групп в анамнезе были репродуктивные потери (52,2% и 49,9% соответственно, р > 0,05), чтоследует рассматривать как значимый фактор угрозы преждевременных родов [2, 5].Диагноз угрозы прежд родов [2, 5].
Диагноз угрозы преждевременных родов ставили на основании наличия регулярных сокращений матки продолжительностью не менее 20–30 секунд и частотой не менее четырех раз в течение 30 минут, а также структурных изменений шейки матки (длина шейки матки менее 25 мм поданным УЗИ) [3].
Решение о проведении токолитической терапии принимал консилиум врачей акушеров-гинекологов и неонатологов с учетом согласия самой пациентки.
Эффективность токолитической терапии оценивали по динамике маточных сокращений и состояния шейкиматки.
Токолиз атозибаном в соответствии с инструкцией проводили в три последовательных этапа [3, 5]:
- первый этап — в/в болюсно один флакон 0,9 мл препарата без разведения в течение 1 минуты (начальнаядоза — 6,75 мг);
- второй этап — инфузионно на инфузомате в дозе300 мкг/мин (скорость введения — 24 мл/ч) в течение3 часов;
- третий этап — продолжительная инфузия в дозе100 мкг/мин (скорость введения — 8 мл/ч) в течение45 часов.
- в/в болюсно 10 мкг препарата, разведенных в 10 мл 0,9%-го раствора хлорида натрия, в течение 5–10 минут;
- дальнейшая инфузия 0,3 мкг/мин до 48 часов.
Безопасность препаратов определяли по частотепобочных эффектов, возникавших при проведении токолиза.
Статистическую обработку данных проводили на персональном компьютере с применением стандартных пакетов программ статистического анализа SPSS 17.0. Применяли методы описательной и аналитической статистики: вычисляли средние и относительные значения числовых показателей, стандартную ошибку, критерий Стьюдента, критерий Колмогорова — Смирнова, отношение шансов. Различия считали достоверными при p < 0,05.
Результаты
Данные, полученные при сравнительной оценке эффективности токолитической терапии атозибаном и гексопреналином, представлены в таблице 1.Полученные результаты свидетельствуют, что по токолитическому эффекту атозибан превосходит гексопреналин (отношение шансов — 16,1; 95%-й ДИ = 15,7–16,5). Согласно данным литературы, атозибан может оказывать противотревожное действие. Он ингибирует синтез иммуносупрессорных цитотоксинов, что опосредованно способствует уменьшению маточных сокращений [5].
Нами проведен анализ токолитического эффекта атозибана и гексопреналина в зависимости от срока гестации: в 24–27 недель и 28–33 недели. Для этого пациентки обеих групп были стратифицированы на подгруппы Ia, IIa и Ib, IIb соответственно.
Как видно из данных, представленных в таблице 2, в сроках 24–27 недель гестации частота достижения токолитического эффекта в течение 48 часов и через 7 суток в группе женщин, леченных атозибаном, в 1,8 раза превышала таковую в группе леченных гексопреналином.
В сроках гестации 28–33 недели 48-часовой токолитический эффект при использовании атозибана наблюдали в 1,6 раза чаще, чем при применении гексопреналина, эффект в течение 7 суток — в 1,9 раза чаще.
В целом эффективность терапии в сроке 28–33 недели гестации была выше, чем в 24–27 недель (эффективность «48 часов»: 100,0% и 86,7% соответственно при токолизе атозибаном и 61,9% и 47,1% соответственно при токолизе гексопреналином; эффективность «7 суток»: те же значения при применении атозибана и 52,4% и 47,1% соответственно при использовании гексопреналина), что, возможно, обусловлено разными причинами преждевременных родов в этих сроках.
Согласно полученным данным, атозибан имеет лучший профиль безопасности, чем гексопреналин (рис. 1). Минимальные нежелательные эффекты атозибана позволяют применять его у пациенток с различными экстрагенитальными заболеваниями.
Следует отметить, что токолиз атозибаном позволил снизить продолжительность ИВЛ у недоношенных новорожденных, находившихся в отделении реанимации и интенсивной терапии. Во II группе продолжительность ИВЛ у новорожденных составила 41,7% от общей длительности лечения, а в I группе — 33,6%, что способствовало улучшению перинатальных исходов. Данные представлены на рисунке 2. Таким образом, результаты проведенного исследования свидетельствуют, что применение препарата атозибан в качестве токолитика позволяет максимально пролонгировать беременность, снизить частоту нежелательных эффектов, сократить сроки лечения недоношенных новорожденных в отделении реанимации и интенсивной терапии.



Заключение
Атозибан — более эффективное средство токолитической терапии, чем гексопреналин.Его применение фактически не сопровождается нежелательными эффектами со стороны матери, такими как тахикардия, тремор, тошнота, головная боль, боль в груди, гипергликемия, гипокалиемия, что расширяет возможности использования атозибана у беременных с экстрагенитальными заболеваниями.
Применение зарегистрированного в России современного токолитического препарата атозибан у пациенток с угрозой преждевременных родов позволяет завершить профилактику респираторного дистресс-синдрома плода и способствует улучшению перинатальных исходов.

Литература
- 1. Государственный реестр лекарственных средств / Научный центр экспертизы средств медицинского применения Минздрава России. М.: Медицина, 2013. 3576 с.
- 2. Серова О. Ф., Чернигова И. В., Данилова Е. В., Еременко Е. Е. и др. Новые подходы к ведению очень ранних преждевременных родов // Мать и дитя в Кузбасе. 2014. No 3 (58). С. 22–26.
- 3. Сидельникова В. М. Профилактика и лечение угрожающих преждевременных родов // Акушерство и гинекология. 2008. No 3. С. 43–47.
- 4. Сидельникова В. М., Антонов А. Г. Преждевременные роды. Недоношенный ребенок: руководство для врачей. М.: ГЭОТАР-Медиа, 2006. 447 с.
- 5. Чотчаева А. И. Профилактика осложнений беременности во втором триместре: Автореф. дис. ... канд. мед. наук. М., 2014. 24 с.
- 6. Шалина Р. И., Плеханова Е. Р. Комплексная терапия беременных с угрозой преждевременных родов // Вопр. гинекологии, акушерства и перинатологии. 2007. Т. 6. No 1.С. 33–40.
- 7. Khamoshina М. B., Sagaydachnaya S. V., Novickaya E. V., Chotchaeva A. I. The expierence of use of unloading obstetric pessary for correction of isthmico-cervical deficiency in women from the group of the high risk of the miscarriages (abstr. 129) // Reproductive BioMedicine Online (Abstr. of the 5 th Congress of the World Association of Reproductive Medicine). Oct. 2010. Vol. 20. Suppl. 3. S. 55. URL: www.rbmonline.com (дата обращения — 07.05.2015).
- 8. Nissel H., Wolff K. Effectiveness and safety of the oxytocin antagonist atosiban versus beta adrenergic agonist in treatment of preterm labour // BJOG. 2003. Vol. 110. N 1. P. 89.
- 9. Papatsonis D., Flenady V., Cole S., Liley H. Oxytocin receptor antagonists for inhibiting preterm labour // Cochrane Database Syst. Rev. 2007. N 4: D004452 DOI: 10.1002/14651858. СD004452. pub.2
