СРАВНИТЕЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ТОКОЛИТИЧЕСКОЙ ТЕРАПИИ И ПЕРИНАТАЛЬНЫЕ ИСХОДЫ ПРИ ПРЕЖДЕВРЕМЕННЫХ РОДАХ
Медицинская академия им. С.И. георгиевского
ФгАОУ ВО «Крымский федеральный университет им. В.И. Вернадского»
г. Симферополь, Республика Крым, Российская Федерация
Резюме. В статье представлена сравнительная оценка эффек- тивности токолиза блокатором окситоциновых рецепторов (ато- сибан) и селективным бета-агонистом (гексапреналина сульфат) у пациенток с угрожающими преждевременными родами, а так- же влияние проведенной терапии на перинатальные исходы в ис- следуемых группах. Проведенные исследования показывают, что использование блокатора окситоциновых рецепторов (атосибан) имеет значительные преимущества при ведении преждевремен- ных родов в сравнении с токолитической терапией, которая ис- пользовалась до настоящего времени. Предлагаемая нами методи- ка предупреждения развития преждевременных родов позволяет пролонгировать беременность более чем на 7 суток от начала мо- нотерапии (комплексная конечная точка исследования), провести полную схему профилактики респираторного дистресс-синдрома плода глюкокортикоидами и снизить его частоту в 1,4 раза.
Ключевые слова: преждевременные роды, токолитическая те- рапия, атосибан, перинатальные исходы
Преждевременные роды являются одной из основных причин перинатальной патологии, заболеваемости, инвалидности и мла- денческой смертности. Актуальность преждевременных родов об- условлена тем, что они вносят большой вклад в структуру пери- натальных показателей, отражающих качество оказания медицин- ской помощи и благополучия населения в целом.
Частота преждевременных родов в разных странах составляет от 4 до 16% и не имеет тенденций к снижению, несмотря на рас- ширение исследований в области репродуктивной физиологии и применение новых медикаментозных средств для профилактики и лечения угрозы прерывания беременности.
Существуют противоречивые данные в литературе по вопросу патогенеза преждевременных родов [1, 2, 3, 4, 5]. В то же время общепризнано, что преобладающая часть перинатальной заболе- ваемости и смертности вызвана ошибками в тактике ведения ро- дов, и прежде всего, преждевременных. Остаются до конца ма- ло изученными патогенетические механизмы, приводящие к пре- ждевременным родам, возникающие задолго до проявления субъ- ективных жалоб, и способы эффективной профилактики и лече- ния. В связи с этим приобретает особый интерес изучение состо- яния репродуктивной системы у пациенток с угрозой преждевре- менных родов.
Факторами риска перинатальной заболеваемости и смертно- сти при преждевременных родах являются срок гестации и мас- са плода, особенности течения преждевременных родов [6, 7, 8, 9, 10, 11]. Одним из важнейших и до конца нерешенных аспек- тов данной проблемы является вопрос о состоянии плода и ново- рожденного в процессе и после преждевременных родов в различ- ные сроки гестации. Ежегодно в мире рождается 13 млн. недоно- шенных детей [3, 12, 13, 14]. В Российской Федерации этот пока- затель составляет около 7% от всех родов [15]. В последние го- ды частота преждевременных родов возрастает за счет перехода на новые стандарты Всемирной организации здравоохранения по определению преждевременных родов с 22 недель беременности. Решение этого вопроса позволит разработать ряд профилактических мероприятий, направленных на улучшение состояния плода и новорожденного.
Недоношенность сказывается не только на перинатальных по- казателях, но и на дальнейшем развитии новорожденных, что имеет отдаленные последствия в будущем: нарушение психомо- торного развития, слепота, глухота, хронические заболевания лег- ких, церебральные параличи [3, 16]. В литературе нет четких дан- ных в отношении развития детей, имеющих экстремально низкую и очень низкую массу тела при рождении.
Все вышеперечисленное указывает на актуальность проблемы преждевременных родов в современном акушерстве и перспек- тивность исследований в этой области и определило цель иссле- дования.
Согласно данным доказательной медицины (уровень А), всем пациенткам с угрожающими преждевременными родами показано проведение токолитической терапии с целью проведения профи- лактики респираторного дистресс синдрома (РДС) плода и транс- портировки “in utero” в акушерский стационар III уровня оказа- ния помощи. Кроме того, считается, что длительность пролонги- рования беременности после проведения острого токолиза не пре- вышает 7 дней [17, 18, 19, 20, 21]. Однако литературные данные и повседневный опыт свидетельствуют о том, что в ряде случаев при прочих одинаковых условиях после проведения острого токо- лиза возможно пролонгирование беременности на более длитель- ные сроки.
Цель настоящего исследования — оценить эффективность различных видов токолитической терапии по поводу угрожающих преждевременных родов и проанализировать состояние новорож- денных после рождения от матерей, получавших различные виды токолитической терапии, и предложить разработанную наиболее эффективную терапию
Материалы и методы исследования
В клиническое проспективное исследование были отобраны и включены 355 женщин с зарегистрированной сократительной ак- тивностью матки (более 4 сокращений в течение 30 минут, под- твержденных при помощи антенатальной кардиотокографии) в сроках гестации 24 – 33 недели, которые были госпитализирова- ны на базе гбУз «Симферопольский клинический родильный дом No2» и Перинатальный центр КРУ «КТМО «Университетская кли- ника» и были разделены на следующие группы:
-
основная (II группа) — 107 женщин, получавших полный трехэтапный курс блокатора окситоциновых рецепторов;
-
контрольная (III группа) — 248 женщин, получавших β2- адреномиметик — гексопреналина сульфат по двухэтапной схеме. Ведение беременных по остальным критериям было одинаковым.
Критерии эффективности проводимой токолитической терапии оценивали по контрольным точкам:
-
первичная конечная точка исследования: оценивалась как общее количество женщин, не родивших через 48 часов и в течение 7 суток после старта лечения; • комплексная конечная точка (эффективность + безопасность) оценивалась как общее количество женщин, не родивших в тече- ние 7 суток после начала лечения;
-
вторичная конечная точка: вес ребенка при рождении и срок беременности, в котором родился ребенок;
Критерии включения в группы:
-
регулярные преждевременные сокращения матки (более 4 со- кращений в течение 30 минут, подтвержденных при помощи анте- натальной кардиотокографии, в течение, по меньшей мере, 1 часа);
-
открытие цервикального канала 0–3 см для нерожавших жен- щин, или 1–3 см, для рожавших женщин;
-
возраст женщин старше или равен 18 лет;
-
срок беременности 24–33 недели (подтвержденный ультразву- ковым исследованием, проведенным до 20 недель беременности, или по дате последней менструации)
Критерии исключения из групп были следующие: срок бере- менности <24 или >33 полных недель; многоплодная беремен- ность (более двух плодов); преждевременный разрыв плодных оболочек при беременности сроком более 30 недель; внутриу- тробная ретардация роста и аномальная ЧСС плода; дородовое маточное кровотечение, требующее немедленного родоразреше- ния; эклампсия и тяжелая преэклампсия, требующая немедленно- го родоразрешения; нарушение частоты сердцебиения плода; ан- тенатальная гибель плода; подозрение на внутриматочную инфек- цию; предлежание плаценты; отслойка плаценты; любые другие состояния, которые касаются как матери, так и плода, при кото- рых сохранение беременности представляет опасность; гиперчув- ствительность к действующему веществу препарата или вспомо- гательным веществам в анамнезе; использование других токоли- тиков в течение последних 6 часов, или индометацина на протя- жении последних 12 часов до начала исследования.
Результаты и их обсуждение
Пациентки основной группы и группы контроля были сопоставимы по возрасту, социальному статусу, гинекологической патологии и акушерскому анамнезу.
Возраст обследованных варьировал в пределах от 19 до 38 лет: в 1 группе средний возраст составил — 28,2±1,3 лет, во 2 группе — 31,1±0,8 лет. Возрастное распределение обследованных жен- щин статистически не различалось.
Полученные данные свидетельствуют о том, что основное ко- личество преждевременных родов приходится на активный ре- продуктивный возраст, что косвенно отражает состояние здоровья всех женщин репродуктивного возраста и населения в целом.
Практически все пациентки проживали в одинаковых климато- географических условиях, преимущественно в городах и районах Республики Крым.
При изучении социально-экономического статуса среди обсле- дованных пациенток не было выявлено различий в уровне обра- зования.
При анализе распределения женщин по социально- экономическому статусу установлено, что во всех группах основ- ную часть обследованных составили служащие (II группа — 51,4%, III группа — 36,0%, р>0,05). большой процент преждев- ременных родов отмечен также у студенток (II группа — 24,3%, III группа — 26,6%, р>0,05). Работа и учеба во время беременно- сти являются стрессорными факторами. Следовательно, еще од- ним подтверждением того, что стресс — фактор, способствую- щий возникновению преждевременных родов. Согласно полу- ченным результатам можно предположить влияние социально- экономического статуса женщины на частоту и развитие преждев- ременных родов.
Семейное положение женщины оказывает существенное влия- ние на частоту преждевременных родов. Поэтому был исследован социальный статус женщин проспективной группы: одинокая, за- мужем, зарегистрирован брак или нет.
Среди обследованных нами женщин одинокие чаще встреча- лись в III группе - в 20,6%, в отличие от II группы — в 27,8% слу- чаев, однако статистической значимости эти различия не достиг- ли. В незарегистрированном браке состояло большинство жен- щин во всех группах — 48,4% и 46,8%, соответственно, однако статистически значимых различий среди них нами также найдено не было.
Был исследован семейный анамнез женщин и их мужей относительно преждевременных родов. При детальном анализе отягощенного семейного анамнеза женщин и их мужей относительно преждевременных родов обращает на себя внимание тот факт, что у каждой седьмой пациентки во II группе — 13,0% и у каждой восьмой в III группе — 12,1%, супруг родился недоношенным. Данный факт позволяет сделать вывод о наследственной пред- расположенности к преждевременным родам по мужской линии, однако статистической значимости данных различий между проспективными группами нами выявлено не было.
Инфекционный анамнез женщин во всех группах был отягощен в равной степени, поскольку достоверно значимых различий не было ни в одной из рассматриваемых нозологий.
В структуре сопутствующих экстрагенитальных заболеваний у обследованных женщин с угрожающими преждевременными ро- дами проспективных групп различий также не выявлено.
Характерным для данного контингента женщин оказалось, что более половины из них были повторнобеременными, у трети пациентов в анамнезе были преждевременные роды (различия меж- ду группами недостоверны). Женщины, которые имели в анамнезе преждевременные роды, встречались во всех группах. Структура репродуктивной функции не менялась в зависимости от групп и включала в себя преимущественно женщин с одними родами в анамнезе.
Следует подчеркнуть, что ни у одной пациентки из обследованных групп среднее количество абортов не превышало среднее количество родов. Достоверных различий при этом между данными показателями репродуктивной активности обнаружено не бы- ло (р>0,01).
Согласно полученным данным, достоверных различий в коли- честве одно- и многоплодных беременностей у пациенток про- спективных групп исследования выявлено не было (р>0,05). бо- лее чем три четверти пациенток вынашивали беременность одним плодом — 89 (83,1%) и 217 (87,5%), соответственно, по группам. Многоплодная беременность в большинстве анализируемых нами случаев наступила в результате применения ВРТ и незначительно превалировала у пациенток основной группы, которым с целью пролонгирования беременности был использован в последующем блокатор окситоциновых рецепторов.
Средний срок гестации в анализируемых группах, при кото- ром были госпитализированы женщины по поводу угрожающих преждевременных родов, составил 29,1±0,4 недели во II группе и 28,7±0,2 недели в III группе. У каждой пятой пациентки исследуемых групп токолиз проводился в сроке гестации равном и/ или после 28 недель. Согласно полученным данным, достоверных различий с учетом срока гестации при проведении токолитической терапии среди пациенток проспективной группы исследования выявлено не было (р>0,001).
При поступлении всем пациенткам основной и контрольной групп перед проведением острого токолиза проводилась клиническая и ультразвуковая оценка состояния шейки матки с целью целесообразности в дальнейшем назначения и проведения токолитической терапии и оценка ее эффективности [22, 23]. Исходная длина шейки матки при поступлении по данным ультразвуковой цервикометрии у пациенток, получавших блокатор окситоцино- вых рецепторов и бета-агонист, была сопоставима по средним по- казателям (18,4±1,2 мм и 19,2±1,4 мм, соответственно). Каждая вторая пациентка с угрожающими преждевременными родами в обеих группах имела укорочение шейки матки до 20 мм и ме- нее. Согласно вышеизложенному, достоверных различий в длине шейки матки при поступлении по данным трансвагинальной уль- тразвуковой цервикометрии у пациенток основной и контрольной групп выявлено не было (р>0,05).
Регистрация сократительной активности матки (более 4 сокращений в течение 30 минут) и ее графическое подтверждение про- водилось всем пациенткам проспективной части исследования при помощи антенатальной кардиотокографии перед проведением токолитической терапии. Средняя частота маточных сокраще- ний у пациенток основной группы составила 7,6±0,4, у пациенток контрольной группы — 6,9±0,2. Анализ полученных данных о частоте маточных сокращений перед проведением токолиза так же не выявил достоверных различий у пациенток основной и кон- трольной групп (р>0,05).
По возрасту, наличию экстрагенитальной патологии, сроку ге- стации при поступлении, в котором была начата токолитическая терапия, длине шейки матки по данным трансвагинального уль- тразвукового исследования и степени выраженности угрожающих преждевременных родов статистической разницы между исследу- емыми группами мы не обнаружили, что дало основание считать группы статистически однородными.
Общепринятые лечебно-профилактические мероприятия у па- циенток контрольной группы с угрозой развития преждевремен- ных родов проводились согласно клинического стандарта «Пре- ждевременные роды» Минздравсоцразвития РФ, 2010 года [14]. Токолиз гексапреналином сульфатом проводился по следующей схеме в два этапа:
• 1 этап — массивный токолиз, болюсное введение 10 мкг (1 ам- пула по 2 мл) в разведении в 10 мл изотонического раствора на- трия хлорида в течение 5 минут;
• 2 этап — длительный токолиз, инфузия со скоростью 0,3 мкг/ мин, 2 ампулы (50 мкг) разводили в 500 мл изотонического рас- твора натрия хлорида. Приготовленный раствор вводили внутри- венно капельно со скоростью 60 кап/мин (один или два курса). Продолжительность лечения не превышала 48 часов.
Предлагаемая нами тактика ведения пациенток основной груп- пы с угрозой развития преждевременных родов, включала следу- ющие отличия. Токолиз проводился блокатором окситоциновых рецепторов (атосибан) по следующей схеме в три этапа:
• 1 этап — болюсно вводили атосибан без разведения в течение 1 минуты в начальной дозе 6,75 мг;
• 2 этап — сразу после этого проводилась продолжительная ин- фузия препарата атосибан. Из емкости 100 мл изотонического раствора натрия хлорида для разведения брали 10 мл и вылива- ли. Прибавляли к этому раствору 10 мл концентрата атосибана (2 флакона по 5 мл) для того, чтобы получить концентрацию 75 мг атосибана в 100 мл. Нагрузочная инфузия проводилась путем вве- дения приготовленного раствора со скоростью 24 мл/ч (то есть 18 мг/ч) на протяжении 3 часов под надлежащим медицинским кон- тролем в акушерском отделении.
• 3 этап — продолжительная (до 45 часов) инфузия концентра- та в низкой дозе — 8 мл/ч (100 мкг/мин). Для продолжения инфу- зии при необходимости готовили следующие 100 мл инфузионно- го раствора описанным выше методом. Продолжительность лече- ния не превышала 48 часов.
Всем пациенткам основной и контрольной групп парал- лельно с токолитической терапией проводилась профилакти- ка РДС плода дексаметазоном по схеме: 6 мг каждые 12 часов, суммарная терапевтическая доза при эффективном токолизе и пролонгировании беременности на 48 часов и более составля- ла 24 мг.
Количество женщин, прошедших первичную конечную точку исследования (не родивших через 48 часов и в тече- ние 7 суток после начала лечения), в группе атосибана соста- вила 79,4% (n=85), а в группе β2-адреномиметиков — 77,4% (n=192). Количество женщин, не родивших через 48 часов по- сле начала лечения в основной группе составила 85,9% (n=92) и 88,3% (n=219), соответственно (р>0,05). Эффективность бло- катора окситоциновых рецепторов по сравнению с β2 агони- стами (первичная конечная точка исследования) при одноплод- ной и многоплодной беременностях показана в таблице 1.
Достоверной разницы в пролонгировании беременности на протяжении 48 часов от старта терапии при использовании ато- сибана и гексопреналина нами отмечено не было в случаях од- ноплодной беременности. При многоплодной беременности, ко- личество женщин, не родивших на протяжении 48 часов от нача- ла лечения было достоверно выше в группе гексопреналина в 1,5 раза (Таблица 1).
Комплексная конечная точка (эффективность + безопасность), которая измерялась как количество женщин, не родивших через семь дней после монотерапии одним из препаратов, была значи- тельно выше в группе атосибана: 59,8% (n=64) сравнительно с группой бета-агонистов 47,2% (n=117) (р<0,001) (Рисунок 1).
Таблица 1
Эффективность блокатора окситоциновых рецепторов
по сравнению с β2-агонистами
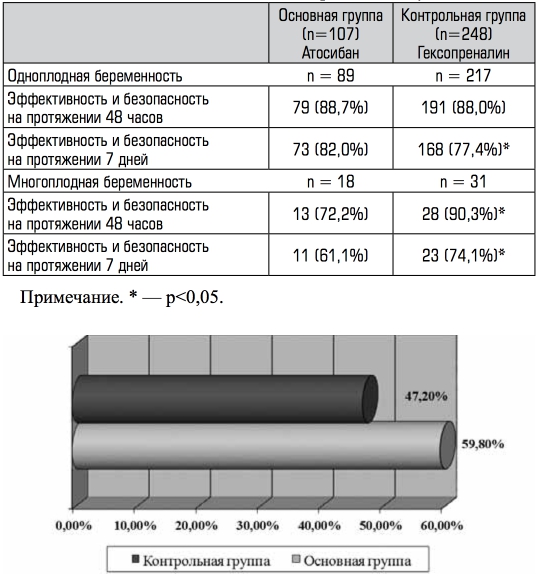
Рисунок 1. Количество женщин, не родивших через семь дней после монотерапии одним из препаратов.
Оценка частоты побочных эффектов показала, что нежелательным эффектом, который встречался наиболее часто в исследовании, бы- ла тахикардия на фоне приема гексопреналина сульфата (Таблица 2). Тахикардия на фоне приема бета-миметиков развивалась практиче- ски у каждой второй пациентки контрольной группы, n=187 (75,4%). Вторым по частоте побочных эффектов на фоне терапии гексапрена- лином сульфатом была рвота, n=54 (21,7%); она отмечалась у каж- дой четвертой пациентки из группы бета-миметиков. Также в груп- пе бета-агонистов был зарегистрирован один случай ишемии мио- карда (0,4%). Частота, по меньшей мере, одного побочного эффекта у матери составила 8,4% в группе атосибана, и 80,2% в группе бета- миметиков (p<0,001). Прекратили терапию из-за побочных эффектов 37 женщин (14,9%) в группе бета-агонистов, а в группе атосибана - лишь 4 женщины (3,7%). Средняя частота сердечных сокращений у женщин проспективных групп, когда медикаментозная терапия бы- ла прекращена, составила 86,2±0,8 (ударов в минуту) (n=18) в груп- пе атозибана и 124,7±0,4 (n=53) в группе бета-агонистов (р<0,0001).
Таблица 2
Побочные эффекты у матери при использовании β2-агонистов
по сравнению с атосибаном, абс., (%)
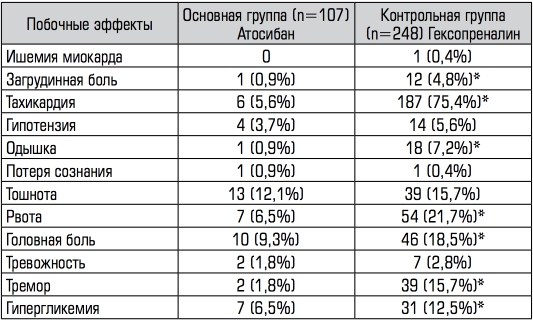
Примечание. * — р<0,05.
Эффективность и переносимость токолитической терапии, определяемые как доля женщин, у которых токолиз монопрепара- том оказался эффективным, и не требующие альтернативной токо- литической терапии после семи дней от начала лечения, была вы- ше в основной группе, использующих атосибан, 59,8% (n=64) по сравнению с группой контроля, где использовался гексопренали- на сульфат, 47,2% (n=117) (р<0,001) (Таблица 1).
Таким образом, преодоление комплексной конечной точки ис- следования в обоих группах достоверно отличалось, а именно в 1,3 раза.
Количество женщин, у которых токолиз монопрепаратом ока- зался неэффективным и которым дополнительно вводились аль- тернативные токолитические препараты в исследуемых группах представлено в таблице 3. Введение альтернативных токолитиче- ских препаратов начинали через час от начала лечения основным препаратом и клинической оценкой данных кардиотокографиче- ского исследования, подтверждающих прогрессирование родовой деятельности и отсутствие эффекта от монотерапии.
Таблица 3
Количество женщин, потребовавших применение альтернатив-
ных токолитических препаратов в исследуемых группах, абс., (%)

Примечание. * — р<0,01.
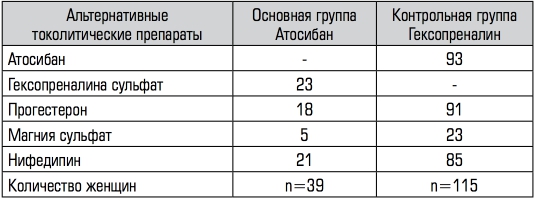
Введение дополнительных лекарственных препаратов с целью купирования симптомов угрожающих преждевременных родов было ниже у пациенток, которым токолиз проводился блокатором окситоциновых рецепторов (36,4%, n=39), чем в группе, где ис- пользовался гексапреналина сульфат (46,5%, n=115; p<0,01), что статистически оказалось достоверным (Таблица 3).
Количество женщин в каждой группе исследования, которым бы- ли назначены и использованы альтернативные токолитические пре- параты и их фармакологическая группа приведены в таблице 4.
Несоответствие количества пациенток общему количеству ис- пользованных альтернативных токолитических препаратов объ- ясняется использованием в ряде случаев комбинации этих препа- ратов у одной пациентки с целью купирования симптомов угро- жающих преждевременных родов и необходимости пролонгиро- вания беременности для проведения профилактики РДС плода и возможности перегоспитализации беременной высокого риска в акушерский стационар III уровня для оказания высококвалифици- рованной акушерско-гинекологической и неонатальной помощи.
Таблица 4
Альтернативные токолитические препараты,
которые были использованы в исследуемых группах, абс., (%)
Безусловно, одной из наиболее показательных оценок эффек- тивности предложенной методики являются перинатальные исхо- ды ведения преждевременных родов.
На основании полученных нами данных выявлено статистиче- ски достоверное влияние бета-агонистов на сердечно-сосудистую систему плода (р<0,001). Тахикардия у плода (более 170 ударов в минуту) зарегистрирована по данным антенатальной КТг у 27,8% (n=69), то есть у каждой четвертой пациентки на фоне приема гек- сапреналина сульфата и у 3,7% (n=4) женщин, которые принима- ли атосибан. Дистресс плода (т. е. мекониальные околоплодные воды; повторяющиеся, поздние или глубокие децелерации) были зарегистрированы у 4,8% (n=12) беременных в контрольной груп- пе и 3,7% (n=4) у пациенток основной группы. Достоверных раз- личий между исследуемыми группами нами выявлено не было (р>0,05).
Достоверной разницы в сроках беременности, при которых произошли роды в исследуемых группах, также выявлено не бы- ло (р>0,05). Средние сроки родов были почти одинаковыми в двух группах и составили 35,8±0,1 недель в группе атосибана и 34,9±0,3 недель в группе гексапреналина сульфата.
Частота кесарева сечения составила 13,0% (n=14) у пациен- ток основной группы и 16,1% (n=40) — в контрольной группе (р>0,05).
Масса тела младенцев при рождении была примерно одинако- вой в обеих группах: 2643,5±154,8 г в I группе и 2586,3±147,4 г во II группе (р>0,05).
Оценка по шкале Апгар на 1 минуте в основной группе была 8,5±0,2 баллов, на 5 минуте 9,6±0,2 баллов; в группе сравнения, соответственно, 7,8±0,3 баллов и 8,9±0,3 баллов (р<0,05). Осо- бенно выраженные отличия в состоянии новорожденных отмече- ны нами во время кесарева сечения: на 1 минуте жизни младенцы основной группы имели оценку по шкале Апгар в среднем 8,7±0,4 баллов, на 5 минуте - 9,7±0,4 баллов; группы сравнения, соответ- ственно, 7,4±0,5 баллов и 8,6±0,4 баллов (р<0,05).
Процесс адаптации в раннем неонатальном периоде у новорож- денных основной группы проходил с меньшими отклонениями от нормы в сопоставлении с контрольной группой, что также под- тверждает эффективность предложенной методики предупрежде- ния преждевременных родов у женщин высокого риска.
По частоте перинатальной заболеваемости нами отмечена по- ложительная корреляционная связь между группами по частоте встречаемости респираторного дистресс синдрома новорожден- ного (Таблица 5). Частота респираторного дистресс синдрома у пациенток основной группы, где применялся атосибан, была ниже в 1,4 раза по сравнению с пациентками контрольной группы, при- нимавших гексопреналина сульфат и составила, соответственно, по группам 13,9% и 19,5%. Достоверной разницы по другим но- зологиям у недоношенных новорожденных, таких как апное ново- рожденных, брадикардия, анемия, тромбоцитопения, гипотония, сепсис и внутрижелудочковые кровоизлияния нами в исследуе- мых группах выявлено не было (р>0,05) (Таблица 5).
Таблица 5
Частота перинатальной заболеваемости
в исследуемых группах, абс., (%)
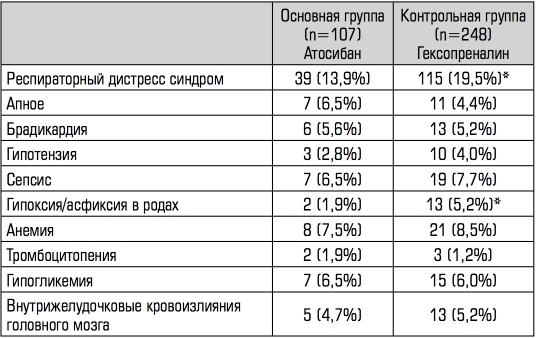
Примечание. * — р<0,05.
Уровень перинатальной смертности составил 9,3‰ в основной группе и 16,1‰ у пациенток контрольной группы. Данные случаи были следствием осложнений, связанных с инфекциями/сепси- сом, респираторным дистресс синдромом, некротизирующим эн- тероколитом и внутрижелудочковыми кровоизлияниям, что под- тверждается результатами патологоанатомических секций.
бета-агонисты принадлежат к фармакологической группе, пре- параты которой осуществляют свою активность через одинако- вые рецепторы в разных органах и системах. Эти рецепторы ответ- ственны и за развитие побочных эффектов, которые часто наблюдаются при использовании данной группы медикаментов при пре- ждевременных родах. В нашем проспективном исследовании было подтверждено, что атосибан имел большую толерантность у жен- щин. В то же время на фоне приема бета-миметиков часто встре- чались серьезные побочные эффекты. Как результат, много жен- щин отказалось от токолитической терапии бета-миметиками из- за непереносимости. Также бета-агонисты вызывают такие серьез- ные последствия, как нарушение сердечного ритма и нарушения деятельности центральной нервной системы. В нашем исследова- нии имел место один случай ишемии миокарда. Многочисленные случаи загрудинных болей, тремора, тахикардии и диспноэ под- тверждают неудовлетворительный профиль переносимости бета- агонистов при преждевременных родах. Опираясь на полученные и изложенные выше нами данные исследования, токолиз на фоне применения блокатора окситоциновых рецепторов (атосибана) вы- зывает меньше побочных эффектов у матери и плода.
Можно заключить что уровень неонатальной смертности в про- веденном нами исследовании был низким и не был связан с ис- пользованием препаратов.
Выводы:
1. блокатор окситоциновых рецепторов (атосибан) име- ет несколько большую эффективность по сравнению с бета- агонистами, а частота побочных эффектов на его фоне терапии значительно ниже.
2. Использование блокатора окситоциновых рецепторов (ато- сибан) имеет значительные преимущества при ведении преждев- ременных родов в сравнении с токолитической терапией, которая использовалась до настоящего времени. Однако, учитывая полиэ- тиологичность преждевременных родов, что подтверждается ре- троспективным и проспективным этапами нашего исследования, блокатор окситоциновых рецепторов не у всех пациенток оказал- ся эффективным при проведении токолитической терапии и в ря- де случаев требовалось введение дополнительного токолитиче- ского препарата.
3. Предлагаемая нами методика предупреждения развития пре- ждевременных родов позволяет пролонгировать беременность бо- лее чем на 7 суток от начала монотерапии (комплексная конечная точка исследования), провести полную схему профилактики РДС плода глюкокортикоидами и снизить его частоту в 1,4 раза.
ЛИТЕРАТУРА
1. Акушерство. Национальное руководство / под ред. Э. К. Айла- мазяна, В. И. Кулакова, В. Е. Радзинского, г. М. Савельевой. - Рос- сийское общество акушеров-гинекологов, Ассоциация медицин- ских обществ по качеству. - М.: гЭОТАР-Медиа, 2009. - 1200 с.
2. Кохрановское руководство: беременность и роды / [Хофмейр Д. Ю., Нейлсон Д. П., Алфиревич з. и др.]; под общ. ред. г. Т. Су- хих; пер с англ. В. И. Кандрора, О. В. Ереминой.-М.: Логосфера, 2010. - 440 с.
3. Пестрикова Т. Ю. Перинатальные потери. Резервы снижения / Т. Ю. Пестрикова, Е. А. Юрасова, Т. М. бутко. — М.: Литтерра, 2008. — 200 с.
4. Преждевременные роды. Методическое письмо / [под ред. акад. Сухих г. Т.] – Москва. - 2011. – 32 с.
5. Савельева г. М. Прегравидарные нарушения маточного кро- вотока у пациенток с преждевременными родами в анамнезе / г. М. Савельева, Е. Ю. бугеренко, О. б. Панина // Акушерство и ги- некология. -2012. - No4-1. – С.42-47.
6. Ахмадеев Н. Р. Извлечение плодов в целом плодном пузыре при абдоминальном родоразрешении двоен / Н. Р. Ахмадеев, И. Ф. Фаткуллин // Таврический медико-биологический вестник. - 2012. - Том 15, No2, ч. 1 (58). - С. 14-17.
7. Дубоссарская з. М. Прегравидарная подготовка женщин с невынашиванием беременности / з. М. Дубоссарская // здоровье женщины. – 2009. - No8(44). – С. 20-22.
8. зыков А. С. Преждевременный разрыв плодных оболочек: риск перинатальных осложнений / А. С. зыков, И. А. Могилев- кина // Таврический медико-биологический вестник. - 2012. - том 15, No 2, ч. 1 (58). - С. 136-138.
9. Круть Ю. я. Анализ исходов беременности и родов при недо- ношенной беременности с преждевременным разрывом плодных оболочек / Ю. я. Круть, В. А. Пучков, Р. И. Красовский // Перина- тология и педиатрия. - 2010. - No4 (44). - С. 34-36.
10. Ранние преждевременные роды. Модель организации помо- щи / Л. Д. белоцерковцева, С. Е. Иванников, И. И. Киличева [и др.] // Вопросы гинекологии, акушерства и перинатологии. – 2015. - No14. - С. 56-61.
11. Топова 3. 3. Материнская смертность при преждевременных родах / 3. 3. Топова, Н. Н. Тетруашвили // Акушерство и гинеколо- гия. - 2010. - No 6. - С. 97—101.
12. Возможности современного акушерства при преждевремен- ных родах / Т. В. Марковская, С. И. Михалевич, С. Л. якутовская [и др.] // Медицинские новости. - No2 (245). - 2015. С. 11-16.
13. Практическое руководство по неонатологии / Под ред. г. В. яцык. — М.: ООО «Медицинское информационное агентство», 2008. — 344 с.
14. Родоразрешение женщин с преждевременными родами / А. А. Лукаев, А. Ю. Пастарнак, Н. В. болибок [и др.] // Современные проблемы науки и образования. – 2014. - No 2. – С. 31-36.
15. Кесарево сечение: показания, методы обезболивания, хирур- гическая техника. Клинические рекомендации. / [под ред. Адамян Л. В. Серов В. Н.] – Москва. – 2013. – 29 с.
16. Baker B. Evidence-based practice to improve outcomes for late preterm infants / Baker B. // J Obstet Gynecol Neonatal Nurs. – 2015.- Vol. 44(1). – P. 127-34.
17. балушкина А. А. Токолитические препараты в лечении угрожающих преждевременных родов / А. А. балушкина, О. И. Михайлова, В. П. Тютюнник // Русский медицинский журнал. – 2009. – No 17 (1) – С. 11–16.
18. Новые подходы к профилактике преждевременныхи родов у беременных после экстракорпорального оплодотворения / М.И. Антонян, А.А. щедров, В.В. Лазуренко, Э.В. горбатовская, О.В. Мерцалова // Таврический медико-биологический вестник. — 2013. — Т. 16, No 2, ч. 2 (62). — С. 9-12.
19. Радзинский В. Е. Острый токолиз при преждевременных ро- дах. Доказательства и перспективы / В. Е. Радзинский, Р. Ю. Ере- мичев // Российский вестник акушера-гинеколога. – Т. 14, No 6. - 2014. - С. 24-26.
20. Effectiveness of progestogens to improve perinatal outcome in twin pregnancies: an individual participant data meta-analysis / Schuit E., Stock S., Rode L. [et al] // BJOG. – 2015. – Vol. 122, # 1. – P. 27-37.
21. Prevention of preterm delivery with vaginal progesterone in women with preterm labour (4P): randomised double-blind placebo- controlled trial / Martinez de Tejada B., Karolinski A., Ocampo M. C. [et al] // BJOG. – 2015. – Vol. 122(1). – P. 80-91.
22. The role of cervical length in women with threatened preterm labor: is it a valid predictor at any gestational age? / Hiersch L, Yogev Y, Domniz N [et al] // Am. J. Obstet. Gynecol. – 2014. – Vol. 211(5). – P. 532.
23. Transvaginal sonographic evaluation of cervical length in the second trimester of asymptomatic singleton pregnancies, and the risk of preterm delivery / Kuusela P, Jacobsson B, Söderlund M [et al] // Acta Obstet Gynecol Scand. – 2015 – Vol. 94(6) – P. 598-607.
Авторская справка
Зиядинов Арсен Аблямитович
ассистент кафедры акушерства, гинекологии и перинатологии ars-en@yandex.ua
Сулима Анна Николаевна
д. м. н., доцент кафедры акушерства, гинекологии и перинатологии g_sulima@yandex.ua
ФПО Медицинской академии им. С.И. Георгиевского ФГАОУ ВО «КФУ им. В.И. Вер- надского»
Российская Федерация, 295006, Республика Крым, г. Симферополь, бульвар Ле- нина 5/7
